Vivre avec une sclérose en plaques soulève une question très concrète sur l’avenir. Les données récentes sont plutôt rassurantes, avec une espérance de vie souvent proche de la population générale. Les traitements modernes et un suivi régulier réduisent la progression et les complications. Mieux comprendre la maladie et les facteurs qui comptent aide à agir tôt et à préserver une bonne qualité de vie, au quotidien.
💡 À retenir
- Dans la majorité des cas, l’espérance de vie est proche de la population générale, avec un écart moyen estimé de 5 à 10 ans, réduit par les traitements précoces.
- Environ 80% des patients vivent plus de 25 ans après le diagnostic
- L’impact des traitements sur la progression de la maladie
- Statistiques sur la qualité de vie des patients
Qu’est-ce que la sclérose en plaques ?
La sclérose en plaques est une maladie inflammatoire et auto-immune du système nerveux central. Le système immunitaire attaque la myéline, cette gaine protectrice entourant les fibres nerveuses, ce qui crée des lésions dans le cerveau, la moelle épinière et le nerf optique. Ces lésions perturbent la conduction de l’influx nerveux et expliquent la diversité des symptômes.
Il existe plusieurs formes d’évolution. La plus fréquente est la forme rémittente récurrente, avec des poussées puis des phases de récupération. Avec le temps, certaines personnes évoluent vers une forme progressive secondaire. D’autres présentent d’emblée une forme progressive primaire. La sévérité varie d’une personne à l’autre, tout comme le rythme d’apparition des symptômes.
Définition et symptômes
Les symptômes sont multiples et peuvent fluctuer. Ils dépendent de la localisation des lésions et de l’activité inflammatoire. Ils ne sont pas tous présents chez la même personne, ni avec la même intensité.
- Troubles visuels, notamment une névrite optique avec baisse de vision ou douleur oculaire
- Fourmillements, engourdissements, douleurs neuropathiques
- Faiblesse musculaire, troubles de la marche et de l’équilibre
- Fatigue invalidante et fluctuations de l’endurance au cours de la journée
- Troubles urinaires ou intestinaux, difficultés cognitives légères à modérées
Un diagnostic précoce repose sur l’imagerie par résonance magnétique, un examen neurologique complet et parfois une ponction lombaire. Un suivi régulier permet d’ajuster les traitements, de prévenir les complications et d’agir sur les facteurs modifiables afin de préserver l’espérance de vie et la qualité de vie.
Facteurs influençant l’espérance de vie
L’espérance de vie des personnes avec sclérose en plaques s’est nettement améliorée. Les écarts avec la population générale se réduisent, grâce aux traitements de fond, à une meilleure prise en charge des poussées et au management des comorbidités. De grandes cohortes montrent que environ 80% des patients vivent plus de 25 ans après le diagnostic, avec des trajectoires très variées selon les facteurs individuels.
Plusieurs éléments non modifiables entrent en ligne de compte. Le type de forme clinique, l’âge au début des symptômes et le sexe influencent le rythme de progression. À côté de cela, des facteurs modifiables pèsent lourd dans l’équation, comme le tabagisme, la sédentarité, l’excès pondéral, le contrôle des facteurs cardiométaboliques ou l’adhésion au traitement.
Âge, sexe et diagnostic
Un début plus tardif est souvent associé à une progression plus rapide. Les hommes présentent parfois une évolution plus marquée, surtout en cas de forme progressive. Un diagnostic posé tôt, avec une prise en charge immédiate, ralentit la progression du handicap et réduit l’accumulation de lésions visibles à l’IRM. Une surveillance active permet d’éviter un retard thérapeutique, souvent associé à un impact fonctionnel plus important.
En termes de risques au long cours, la morbidité et la mortalité sont davantage liées aux infections sévères, aux complications cardiovasculaires et aux conséquences d’un handicap avancé qu’à la maladie seule. Une attention particulière au statut vaccinal, à la prévention des chutes, aux escarres et à la nutrition contribue à réduire ces complications.
Ce qui fait la différence au quotidien se joue souvent sur des leviers concrets. Voici des actions simples, validées par la clinique, pour soutenir la santé globale et prolonger les années en bonne forme:
- Arrêter le tabagisme et limiter l’exposition à la fumée, avec un accompagnement si besoin
- Pratiquer une activité physique régulière adaptée, combinant cardio doux, renforcement et équilibre
- Surveiller la pression artérielle, la glycémie, le cholestérol, et traiter les apnées du sommeil
- Discuter de la supplémentation en vitamine D avec l’équipe soignante, selon les dosages
L’accès à une équipe pluridisciplinaire change aussi la donne. Un neurologue spécialisé, un kinésithérapeute, un ergothérapeute, un psychologue et une infirmière experte peuvent coordonner un plan personnalisé. L’objectif est de préserver l’autonomie, soutenir l’emploi quand c’est possible, prévenir les complications et maintenir un lien social actif, autant de leviers qui se reflètent ensuite sur l’espérance de vie.
Les avancées médicales et leur impact
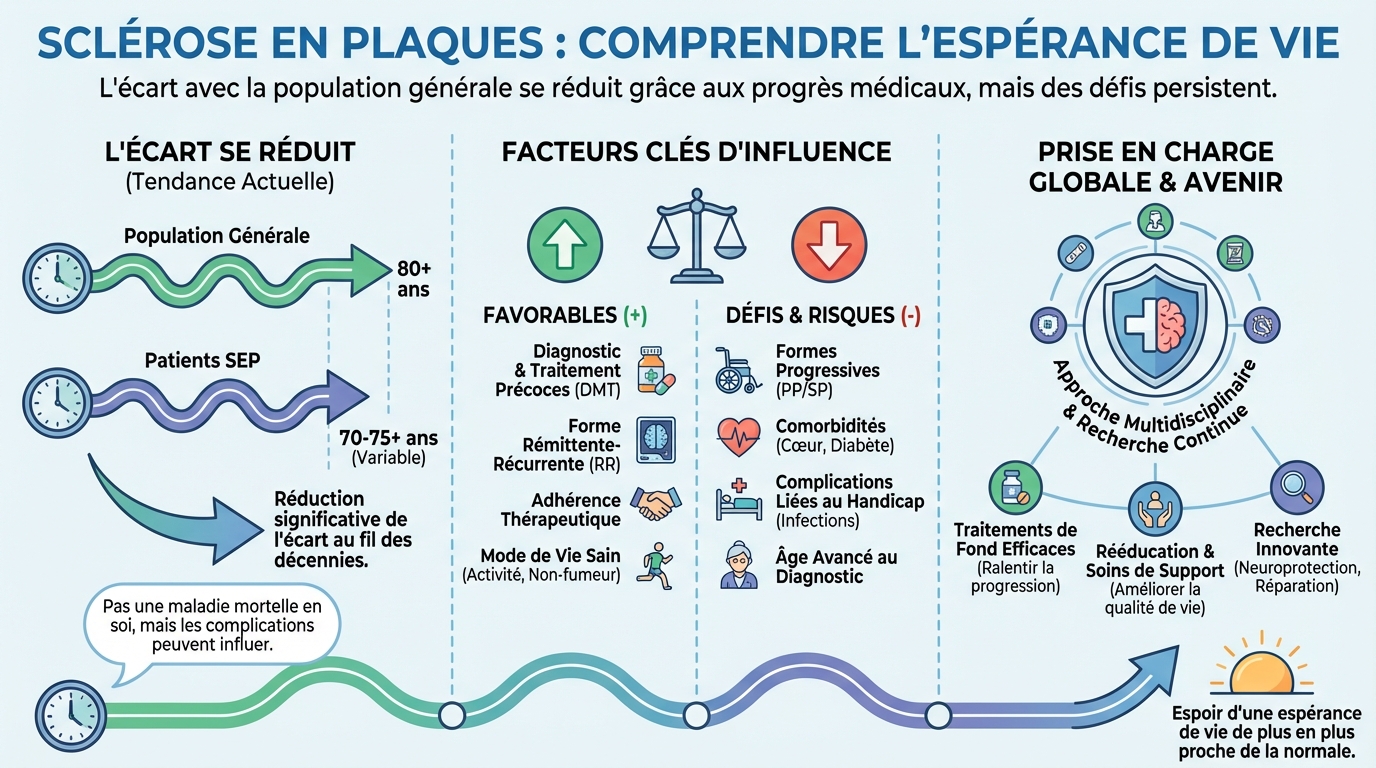
L’arrivée et la généralisation des traitements de fond ont transformé le pronostic de la sclérose en plaques. Réduire la fréquence des poussées, diminuer l’activité inflammatoire à l’IRM et ralentir la progression du handicap se traduisent, sur le long terme, par un maintien de la mobilité, moins d’hospitalisations et moins de complications. De nombreuses données réelles de pratique confirment un impact positif sur la survie.
Le paradigme thérapeutique a évolué vers un démarrage plus précoce, avec une stratégie adaptée au profil de risque de chaque personne. Certains traitements de haute efficacité sont désormais proposés plus tôt lorsque l’activité est élevée, pour limiter rapidement l’inflammation. La surveillance par IRM, l’analyse des chaînes légères de neurofilaments et l’évaluation régulière de la marche, de la force et des fonctions cognitives permettent d’ajuster finement le plan de soins.
Traitements disponibles
Le choix d’un traitement dépend de la forme clinique, de l’activité de la maladie, des comorbidités et du projet de vie. Les options couvrent plusieurs classes thérapeutiques, avec des bénéfices et des profils de tolérance distincts.
- Immunomodulateurs historiques, tels que les interférons bêta et l’acétate de glatiramère
- Modulateurs des sphingosines, comme le fingolimod ou le siponimod pour certaines formes progressives
- Fumarates et tériflunomide, efficaces dans les formes rémittentes
- Anticorps monoclonaux, dont ocrelizumab dans la forme progressive primaire et d’autres agents à haute efficacité
- Approches spécialisées dans des cas sélectionnés, comme l’autogreffe de cellules souches hématopoïétiques
La recherche s’accélère sur des cibles innovantes. Les inhibiteurs de la BTK sont à l’étude pour cibler à la fois l’inflammation périphérique et celle piégée dans le système nerveux central. Des pistes de remyélinisation et de neuroprotection sont aussi explorées. En parallèle, la rééducation neurologique, la kinésithérapie, l’orthophonie, l’ergothérapie et la prise en charge des symptômes comme la spasticité, la douleur ou les troubles urinaires ont un impact tangible sur la mobilité et l’autonomie.
Les traitements actuels nécessitent un suivi attentif. La gestion du risque infectieux, l’actualisation des vaccinations, la planification des grossesses, l’évaluation du sommeil et de l’humeur, ainsi que l’éducation thérapeutique améliorent l’adhésion et la sécurité au long cours. Bien choisis et bien suivis, ces traitements réduisent l’activité de la maladie et limitent l’accumulation de handicap, ce qui se reflète sur la durée et la qualité de vie.
Témoignages de patients et expertises
Chaque histoire est singulière, mais certaines trajectoires se retrouvent. Camille, 34 ans, a repris son travail à temps plein grâce à une organisation différente de ses journées et un programme de rééducation. Elle planifie les tâches exigeantes le matin, fait des pauses actives et utilise des outils numériques pour gérer sa mémoire de travail.
Karim, 52 ans, vit avec une forme progressive et privilégie la régularité. Deux séances de kinésithérapie par semaine, de la marche avec bâtons, une surveillance ciblée de la tension artérielle et un espace de parole avec un psychologue lui ont permis de stabiliser ses capacités fonctionnelles et de garder une vie sociale dynamique.









